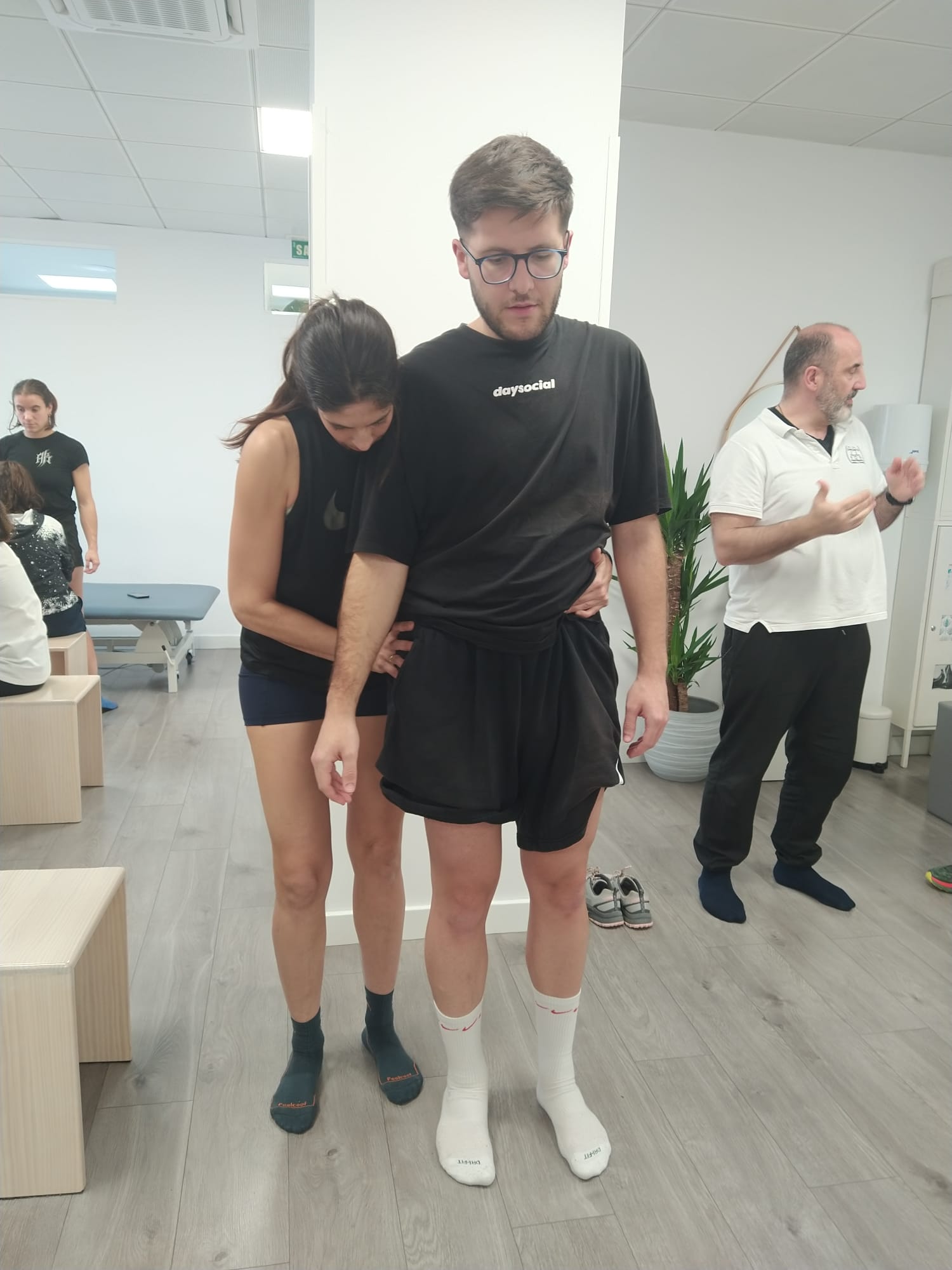
Gracias al acuerdo entre UNESPA y Neuroal, que ahora amplía su cobertura también a las lesiones medulares tras un accidente, podrás acceder a nuestros tratamientos de la lesión medular en accidente de tráfico sin coste, cubiertos por tu seguro.
En España, los accidentes de tráfico son una de las principales causas de daño neurológico adquirido. Sus consecuencias pueden afectar de forma determinante a la autonomía y la calidad de vida de las personas afectadas. Se estima que entre 500 y 1.000 nuevos casos de lesión medular traumática se producen cada año, según datos de GEER (Sociedad para el Estudio de las Enfermedades del Raquis), principal grupo de estudio para especialistas en patologías de la columna vertebral. De estos casos, alrededor del 43 % se derivan de accidentes de tráfico.
Las consecuencias de estas lesiones pueden afectar determinantemente a la funcionalidad, la autonomía y la calidad de vida de las personas afectadas. Por eso, la neurorrehabilitación desempeña un papel clave en la recuperación y adaptación tras una lesión neurológica compleja. Con el objetivo de seguir ofreciendo una atención integral y basada en la experiencia de nuestros resultados, en Neuroal hemos ampliado el convenio de colaboración que mantenemos con UNESPA (Asociación Empresarial del Seguro Español) para incluir el tratamiento especializado de la lesión medular derivada de accidentes de tráfico, sin coste alguno, recogido en la cobertura del seguro.
Un acuerdo orientado al paciente
 La incorporación de la lesión medular a las patologías cubiertas por las aseguradoras supone un gran avance. Se trata de una de las afectaciones neurológicas que más impacto funcional, físico, psicológico y social tiene; y que requiere un abordaje terapéutico especializado y coordinado por parte de nuestros especialistas. Su abordaje, lo más temprano, posible es decisivo a la hora de lograr los mejores resultados posibles.
La incorporación de la lesión medular a las patologías cubiertas por las aseguradoras supone un gran avance. Se trata de una de las afectaciones neurológicas que más impacto funcional, físico, psicológico y social tiene; y que requiere un abordaje terapéutico especializado y coordinado por parte de nuestros especialistas. Su abordaje, lo más temprano, posible es decisivo a la hora de lograr los mejores resultados posibles.
Esta novedad se suma a los programas de neurorrehabilitación que ya recogía el anterior acuerdo para personas con daño cerebral adquirido como traumatismos craneoencefálicos, anoxias o ictus relacionados con siniestros de tráfico. Reforzamos el compromiso de Neuroal con una atención centrada en la persona y su entorno. Acompañamos tanto a pacientes, como a sus familias durante todo el proceso de rehabilitación. Para lo que ofrecemos información, apoyo y tratamientos especializados de manera continuada. Creemos que es esencial para favorecer la recuperación funcional y la adaptación a una nueva situación vital de la persona afectada y su entorno.
Los avances tecnológicos al servicio de los programas de neurorrehabilitación

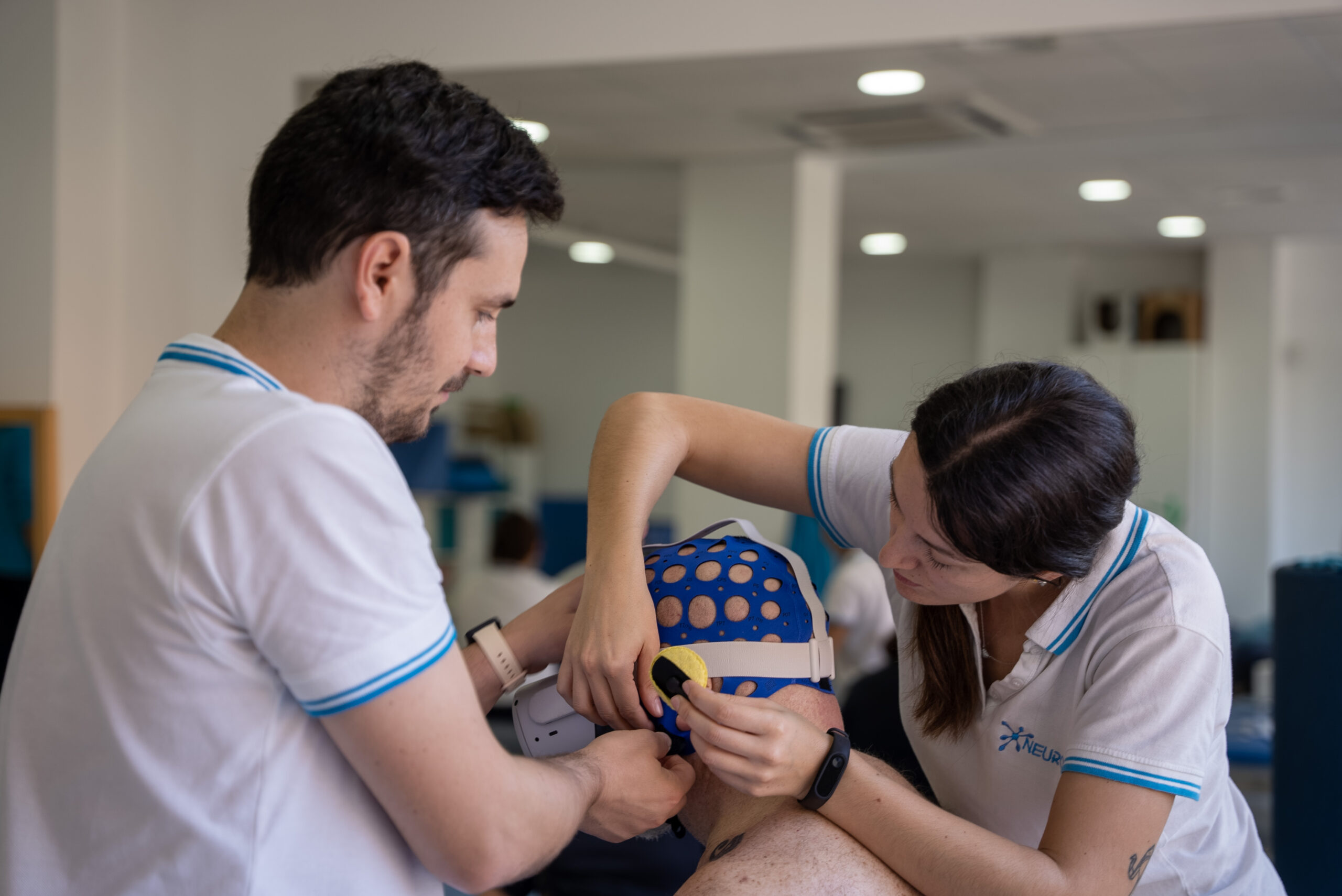
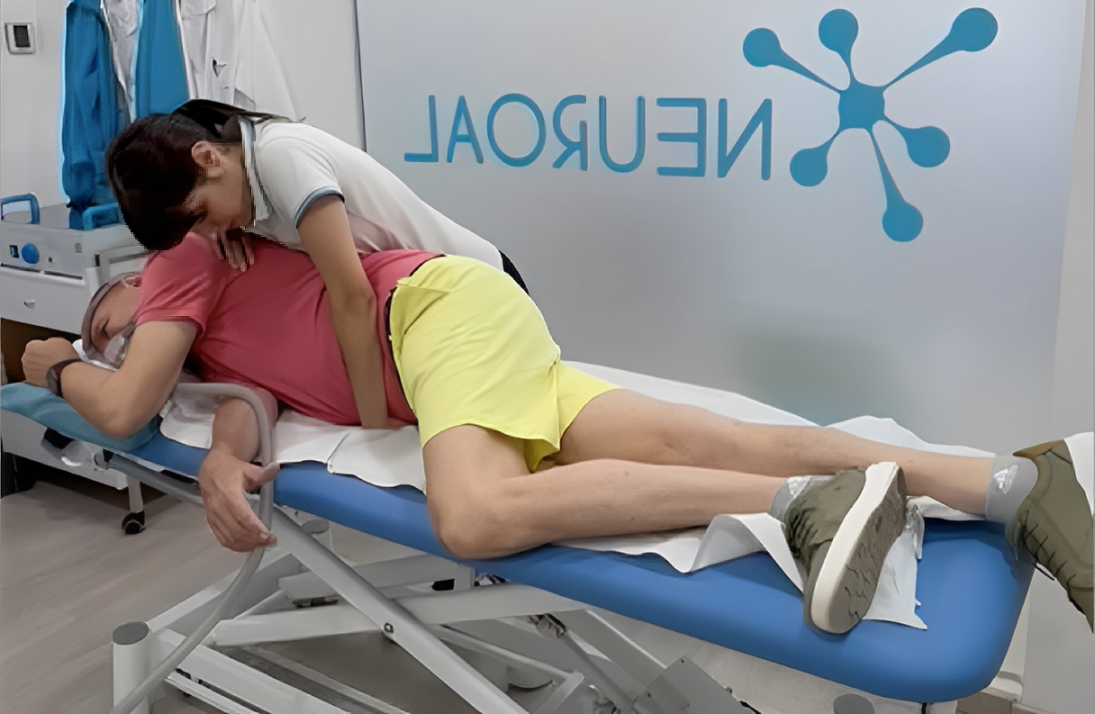
Los especialistas del equipo multidisciplinar de Neuroal están en continua formación. Esa actualización permanente les permite ofrecer a nuestros pacientes las innovaciones y avances más punteros en el campo de la rehabilitación y la neurorrehabilitación. Nuestros programas son diseñados individualmente, a la medida de las necesidades de cada persona. En ellos integramos las tecnologías más avanzadas aplicadas a la rehabilitación, como la robótica terapéutica orientada a la recuperación de la marcha y el control motor; terapias acuáticas que facilitan el movimiento, mejoran la fuerza muscular y reducen la carga articular en fases tempranas y avanzadas del proceso de rehabilitación.
Finalmente, sumamos también la fisioterapia neurológica especializada, la terapia ocupacional y la intervención de neuropsicólogos y logopedas, claves en un abordaje integral de estas patologías. El apoyo psicológico del afectado y sus familias es otro de los factores que implementamos en Neuroal. Lo consideramos imprescindible para un enfoque global de la recuperación.
Seguimiento clínico especializado
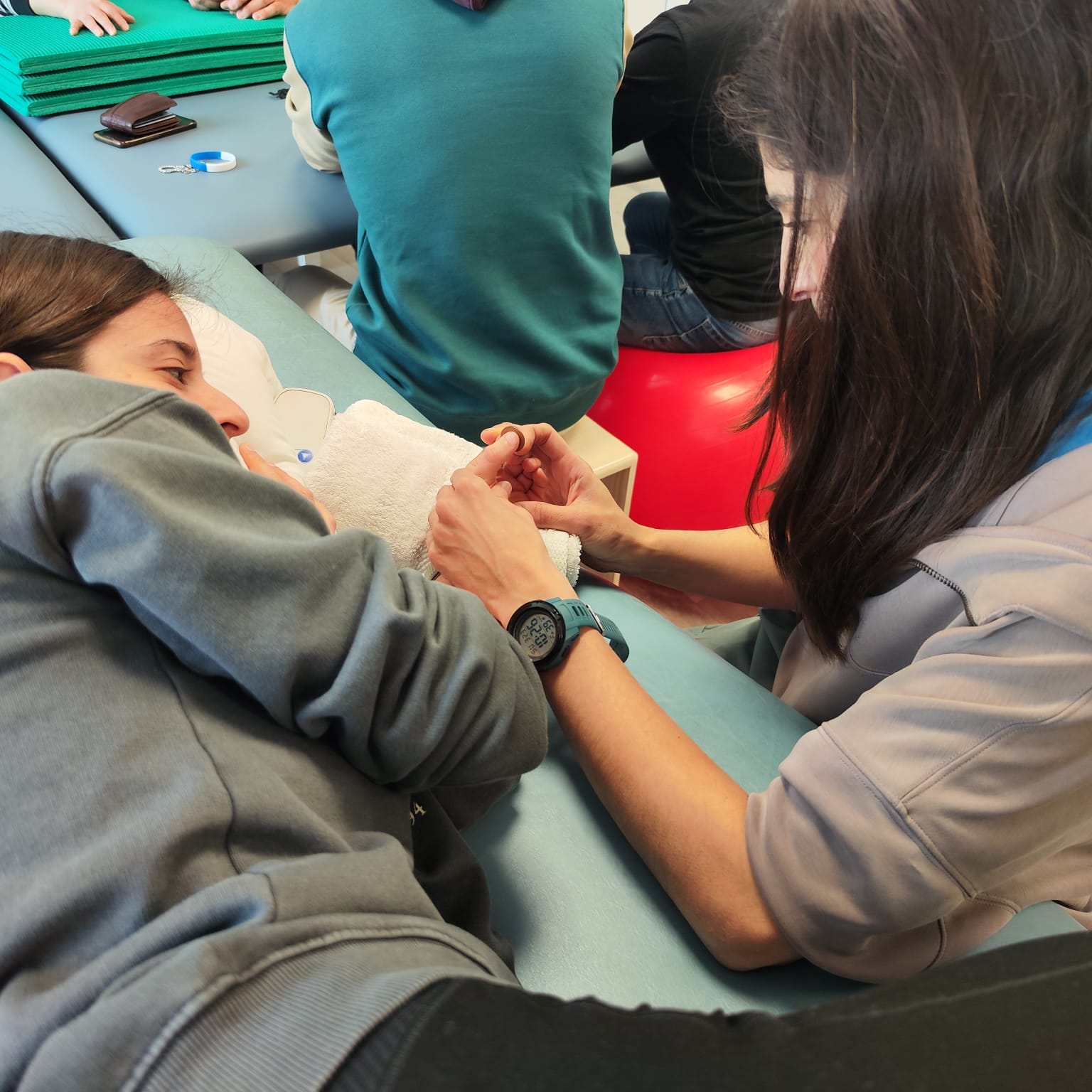
 En Neuroal, además, integramos en cada programa de rehabilitación individualizada el seguimiento médico continuado. Cada proceso es único a la hora de evolucionar. Y para un mejor control y reajuste de los tratamientos, llevamos a cabo un proceso de monitorización a través de nuestras consultas especializadas en medicina física y rehabilitación, neurología, neurocirugía y psiquiatría. Este abordaje coordinado facilita un seguimiento clínico riguroso, la toma de decisiones terapéuticas personalizadas y la actualización. Un seguimiento casi en tiempo real, de la hoja de ruta del tratamiento. Lo que nos permite realizar ajustes en función de la evolución y las necesidades específicas de cada paciente.
En Neuroal, además, integramos en cada programa de rehabilitación individualizada el seguimiento médico continuado. Cada proceso es único a la hora de evolucionar. Y para un mejor control y reajuste de los tratamientos, llevamos a cabo un proceso de monitorización a través de nuestras consultas especializadas en medicina física y rehabilitación, neurología, neurocirugía y psiquiatría. Este abordaje coordinado facilita un seguimiento clínico riguroso, la toma de decisiones terapéuticas personalizadas y la actualización. Un seguimiento casi en tiempo real, de la hoja de ruta del tratamiento. Lo que nos permite realizar ajustes en función de la evolución y las necesidades específicas de cada paciente.
Este nuevo convenio de colaboración entre UNESPA y Neuroal afianza a nuestra clínica como centro de referencia en el tratamiento del daño cerebral y la lesión medular en Almería. Apoyándonos en el trabajo de nuestro equipo multidisciplinar de profesionales y en la aplicación de terapias innovadoras. Todo ello adaptado de manera individualizada a las necesidades médicas y personales de quienes nos eligen para acompañarlos en su proceso de recuperación y tratamiento de la lesión medular en accidente de tráfico.
Si tú o alguien de tu entorno ha sufrido una lesión medular o daño cerebral después de un accidente de tráfico, estamos a tu disposición para ayudarte a recuperar funcionalidad, autonomía y calidad de vida. Ponte en contacto con nosotros aquí y valoraremos tu caso.